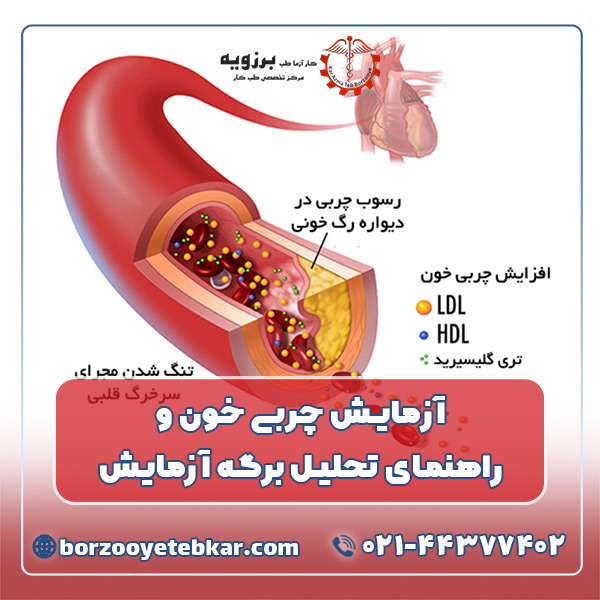
چربی های خون
به مولکول های لیپیدی موجود در جریان خون، چربی خون گفته می شود که در دو گروه عمدهی کلسترول و تریگلیسرید طبقه بندی می شود.
بدن انسان به جذب چربی از مواد غذایی نیاز دارد. زیرا چربی علاوه بر این که یک منبع اصلی انرژی است، به جذب برخی ویتامین ها و مواد معدنی در بدن انسان نیز کمک می کند و همچنین برای ساختن غشا سلولی، غلاف های احاطه کننده اعصاب (غلاف میلین) و لخته شدن خون مورد نیاز است.
چربی ها به دو نوع اشباع و غیر اشباع تقسیم می شوند. خوردن زیاد غذاهایی که حاوی چربی های اشباع هستند می تواند منجر به افزایش سطح کلسترول خون شود. کلسترول اضافهی خون ممکن است در سطح عروق رسوب کند و پلاک های آترواسکلروزیس ایجاد کند. این پلاک ها به سخت شدن رگهای بدن و ایجاد بیماری های قلبی-عروقی منجر می شود. در نتیجه ارزیابی چربی های خون با تشخیص ریسک بیماری های قلبی-عروقی و تصمیمگیری مناسب برای درمان این بیماری ها مرتبط است.
علائم چربی خون بالا
- احساس سنگینی، خستگی یا کوفتگی در بدن
- خواب آلودگی
- احساس سوزش در کف پا به خصوص در شب ها
- احساس افزایش حرارت در نقاط مختلف بدن به خصوص کف پا که در شب تشدید می یابد.
- سردرد به صورت سنگینی سر
- خشکی یا تلخی دهان
- سرگیجه و گاهی وزوز گوش
- ورم و پف کردن صورت
- افزایش تعریق بدن
- تپش قلب بعد از مصرف غذاهای چرب
فرد با چربی خون بالا، میتواند تنها چند تا از علائم فوق را داشته باشد و لزومی به داشتن همزمان همهی علائم نیست.
افراد پرخطر از نظر چربی خون چه کسانی هستند؟
افرادی که سابقهی حملهی قلبی، دیابت، بیماری شریان کاروتید یا شریان های محیطی را دارند، در گروه “افراد بسیار پرخطر” قرار میگیرند.
همچنین افرادی که دو یا تعداد بیشتری از عوامل خطرساز زیر را داشته باشند، در گروه “افراد پرخطر” قرار میگیرند:
- سیگار کشیدن
- فشار خون بالا
- میزان پایین HDL
- سن بالاتر از ۴۵ سال در مردان و بالاتر از ۵۵ سال در زنان
هدف از انجام تستهای چربی خون چیست؟
اهمیت انجام تستهای مربوط به چربی خون در پیشگیری و یا درمان بیماریهای مربوط به قلب و عروق است که با بررسی و پیگیری های لازم میتوان از ایجاد سکته قلبی، پلاک های آترواسکلروزیس و بیماریهای مرتبط با قلب و عروق پیشگیری کرد.
چه تست هایی برای بررسی چربی خون انجام می شوند؟
-
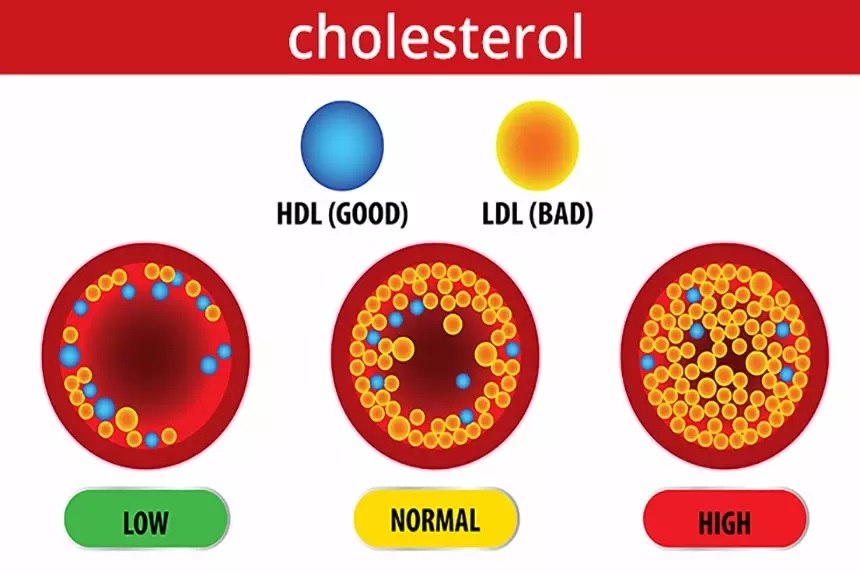
کلسترول تام (Total Cholesterol)
کلسترول خون یکی از مهمترین چربی ها می باشد که به طور طبیعی توسط بدن سنتز می شود. این چربی از دو منبع اصلی یک منبع داخلی یعنی تولید توسط کبد و روده (۹۰ درصد) و دیگری منبع خارجی یعنی جذب از طریق رژیم غذایی (۱۰ درصد) تامین می شود.
این چربی در تولید و نگهداری غشاء سلولها و انتقالات بین سلولی ضروری است ولی زیاده روی درمصرف آن، میتواند به سیستم قلبی و عروقی آسیبهای جبران ناپذیری را وارد کند.
-
لیپوپروتئین با چگالی بالا (HDL)
HDL عموما به عنوان «کلسترول خوب» شناخته می شود و دارای مقادیر بالایی از پروتئین و مقادیر کمی از کلسترول است. HDL از قلب محافظت میکند و مقادیر کم آن در خون میتواند یکی از عوامل ایجاد بیماری های قلبی باشد. زیرا این لیپوپروتئین با برداشت کلسترول از خون و انتقال آن به کبد مانع از تشکیل پلاکهای چربی در عروق میشود.
-
لیپوپروتئین با چگالی بالا (LDL)
LDL در خون به عنوان «کلسترول بد» شناخته شده است. در حدود ۷۰ درصد از LDL توسط کبد برداشت می شود. مقدار کمی از LDL، که البته حائز اهمیت نیز میباشد، توسط ماکروفاژها برداشت میشود که به دیوارهی شریانها مهاجرت کرده و سبب تجمع لایه ی چربی در دیواره ی رگ ها و ایجاد پلاک آترواسکلروزیس می شود و احتمال ابتلا به بیماری عروق کرونر را بالا می برد.
-
تری گلیسرید (Triglyceride)
تریگلیسرید رایجترین نوع چربی در بدن است. این چربی از طریق غذا وارد بدن شده و علاوه بر این مقداری از آن نیز در بدن ساخته می شود. مقادیر بالای تریگلیسرید خطر بروز حمله و سکته قلبی را تا ۴ برابر افزایش می دهد.
تفسیر نتایج آزمایش چربی
نتایج آزمایش چربی بسته به سن، جنسیت، سابقه پزشکی و روش اندازهگیری و عوامل دیگر متفاوت است.
-
کلسترول تام (Total Cholesterol)
به طور کلی مقدار کلسترول کل زیر ۲۰۰ میلیگرم در دسیلیتر مطلوب به شمار می رود. مقدار کلسترول بین ۲۰۰ تا ۲۳۰ میلیگرم در دسیلیتر به اصطلاح لب مرزی است و میزان بالای ۲۴۰ میلیگرم در دسیلیتر کلسترول بالا به حساب می آید که این میزان از کلسترول خطر بیماری قلبی را دو برابر میکند.
-
لیپوپروتئین با چگالی بالا (LDL)
همان طور که گفته شد LDL باعث رسوب دادن کلسترول در رگ ها و انسداد آن ها شده و فرد را در معرض خطر بالای بیماری قلبی قرار می دهد.
میزان مطلوب این نوع کلسترول بسته وجود عوامل خطرساز دیگر بیماری های قلبی مانند دیابت یا فشار خون بالا متفاوت است. اما به طور کلی میزان LDL به صورت زیر تقسیم بندی می شود:
- مطلوب: کمتر از ۱۰۰ میلیگرم در دسیلیتر
- نزدیک مطلوب: ۱۰۰ تا ۱۲۹ میلیگرم در دسیلیتر
- لب مرزی: ۱۳۰ تا ۱۵۰ میلیگرم در دسیلیتر
- بالا: ۱۶۰ تا ۱۸۹ میلیگرم در دسیلیتر
- بسیار بالا: ۱۹۰ میلیگرم در دسیلیتر و بالاتر
-
لیپوپروتئین با چگالی بالا (HDL)
HDL با خارج کردن کلسترول از جریان خون و شریانها نقش مهمی در پیشگیری از تنگی و انسداد شریانها با پلاکهای چربی دارند.
به طور کلی HDL در حد ۶۰ میلیگرم در دسیلیتر یا بالاتر مطلوب شمرده میشود. در مقابل میزان HDL کمتر از ۴۰ میلیگرم در دسیلیتر یک عامل خطرساز برای بیماری قلبی است.
برخی از داروها مانند داروهای استروئیدی یا کورتونی، برخی از داروهای ضد فشار خون و داروهای ادارآور ممکن است میزان این کلسترول خوب را کم کنند. بنابراین در صورت مصرف این داروها باید به پزشک از این موضوع مطلع باشد.
-
تریگلیسرید(Triglyceride)
تریگلیسرید نوع دیگری از چربی خون است که با بیماری قلبی و دیابت مرتبط است. اگر میزان تریگلیسرید خونت بالا باشد، ممکن است کلسترول کل خون هم بالا گزارش شود.
اعداد تریگلیسرید خون را به این صورت ردهبندی میکنند:
- طبیعی: کمتر از ۱۵۰ میلیگرم در دسیلیتر
- لب مرزی: ۱۵۰ تا ۱۹۹ میلیگرم در دسیلیتر
- بالا: ۲۰۰ تا ۴۹۹ میلیگرم در دسیلیتر
- بسیار بالا: ۵۰۰ میلیگرم در دسیلیتر و بالاتر
عواملی مانند سیگار کشیدن، نوشیدن مشروبات الکلی، دیابت کنترلنشده، مصرف داروهایی مانند استروژن، داروهای کورتونی یا استروئیدی و برخی از داروهای ضد جوش میتوانند باعث بالا بردن تریگلیسرید خون شوند. همچنین ممکن است به علت زمینه ژنتیکی یا بیماریهای زمینهای هم تریگلیسرید خون بالا برود.

هر چند وقت یک بار باید آزمایش چربی خون بدهیم؟
همه افراد بالای 20 سال باید یک بار در سال از لحاظ چربی های خون (کلسترول تام، کلسترول خوب، کلسترول بد و تری گلیسیرید) بررسی شوند، اگر نتایج طبیعی بود این آزمایش باید حداقل هر 5 سال یک بار تا 40 سالگی و پس از آن هر دو سال یک بار تا 50 سالگی تکرار شود. از 50 سالگی به بعد نیز بهتر است سالی یک بار انجام شود.
“ مجموعه تخصصی طب کار برزویه دارای مجوز انجام خدمات سلامت شغلی (معاینات بدو استخدام و معاینات دوره ای) از وزارت بهداشت، درمان و آموزش پزشکی و همچنین سازمان تامین اجتماعی است. این مرکز تخصصی با بهره مندی از تیم مجرب، متخصص و حرفه ای، مجموعه ای پیشرو در ارائه تمامی معاینات طب کار است. “
جهت کسب اطلاعات بیشتر با شماره تماس مرکز طب کار برزویه در ارتباط باشید.
📞 ۰۲۱-۴۴۳۷۷۴۰۲








جامع و کامل